Содержание:
… среди медикаментозных методов лечения антихолинергические препараты занимают ведущее место в терапии гиперактивного мочевого пузыря и позволяют получить хороший результат у значительного числа больных.
Гиперактивный мочевой пузырь — это клинический синдром, проявляющийся симптомами ургентности с (или без) императивным недержанием мочи в сочетании с учащенным мочеиспусканием при отсутствии инфекции или каких-либо других патологических состояний.
Клинические симптомы поражения центра мочеиспускания – это ( 1 ) снижение или утрата контроля над мочеиспусканием, ( 2 ) учащенное мочеиспускание, ( 3 ) императивные позывы, ( 4 ) недержание и неудержание мочи, что обозначается термином «гиперрефлексия детрузора».
Ключевым симптомом гиперактивного мочевого пузыря является ургентность или императивный позыв (от англ. imperative — повелительный, настоятельный) — это внезапное непреодолимое желание помочиться, приводящее к уменьшению интервалов между мочеиспусканиями.
Для оценки уровня поражения нервной системы и последующею адекватного назначения симптоматической терапии необходимо комплексное обследование больного урологом.
Обследование включает дневник мочеиспусканий, лабораторные методы, оценивающие функциональное состояние мочевого пузыря и почек, наличие и выраженность воспалительного процесса (УЗИ мочевого пузыря и почек, урофлоуметрия по показаниям цистометрия, профилометрия и др.).
В повседневной работе с пациентом врач должен подобрать больному адекватный комплекс лекарственных препаратов и методов, соответствующий определенному типу расстройств функций мочевого пузыря.
Рассмотрим принципы лечения гиперактивного мочевого пузыря.
Целью лечения пациентов с гиперакивным мочевым пузырем является ( 1 ) восстановление утраченного контроля над накопительной способностью мочевого пузыря, ( 2 ) снижение его гиперактивности путем как консервативных методов, так и оперативных.
Первым шагом в лечении гиперактивного мочевого пузыря являются немедикаментозные процедуры, такие как, к примеру, мочеиспускание по четко установленному графику. Можно посоветовать больному совершать мочеиспускания каждые два часа в течение дневного времени суток даже в том случае, если он не испытывает необходимость в совершении мочеиспускания. Такая процедура, называемая тренировкой мочевого пузыря, способна помочь в восстановлении утраченного над ним контроля.
Поведенческая терапия проводится под контролем врача с предварительным обучением упражнениям и составлением дневника мочеиспусканий с последующей оценкой результатов. Это приводит к уменьшению эпизодов недержания мочи, улучшению качества жизни.
Для лечения пациентов с гиперакивным мочевым пузырем также применяется метод биологической обратной связи. Во время уродинамических исследований сигнал от датчика в момент сокращений мочевого пузыря преобразуется в визуальный или звуковой сигнал и передается больному. В ответ на этот сигнал он должен постараться подавить сокращения детрузора. Идея методики состоит в том, чтобы пациент научился сознательно подавлять сокращения детрузора посредством сокращений мышц тазового дна. Этот метод применяется отдельно или в сочетании с медикаментозной терапией и дает наилучшие результаты у женщин молодого возраста с легкой степенью недержания мочи. Целью терапии является сокращение частоты мочеиспусканий до одного раза в 3-4 часов.
Существуют и другие способы минимизации проблемы гиперактивного мочевого пузыря, осуществляемые в домашних условиях:
(1) необходим отказ от кофеинсодержащих напитков, таких как кофе, чай, газированная вода; ограничить потребление алкоголя, цитрусовых и соков из них, острой пищи, искусственных заменителей сахара, шоколада; необходимо обратить внимание на содержание в рационе большого количества клетчатки; также необходимо контролировать массу тела, отказаться от курения;
(2) если в ночное время суток осуществляется частое пробуждение и подъем для совершения мочеиспускания, то необходимо воздержаться от приема жидкости перед сном (суточную физиологическую потребность жидкости необходимо равномерно распределить в течение дня);
(3) при посещении туалета необходимо максимально освобождать свой мочевой пузырь от скопившейся в нем жидкости, затем расслабившись на пару секунд, повторить попытку (данный способ мочеиспускания необходимо практиковать постоянно);
(4) необходимо разместить переносной туалет рядом со своей кроватью, если Вы не успеваете добираться до туалета ночью (что бы осуществить мочеиспускание максимально быстро).
Возможно также посоветовать больному выполнять специальные упражнения — упражнения Кегеля , в целях укрепления мышц тазового дна, осуществляющих управление потоком мочи. Эти упражнения способны устранить многие проблемы, связанные с функционированием мочевого пузыря. Механизм действия объясняется тем, что укрепление мышц предотвращает проникновение мочи в уретру, рефлекторно вызывающее сокращение детрузора. К тому же упражнения для мышц тазового дна способствуют повышению максимального уретрального давления и тем самым снижают недержание, даже на фоне сокращений детрузора.
Физиотерапевт, специализирующийся на специальных тренировках мышц тазового дна, может помочь больному в овладении техникой выполнения упражнений Кегеля.
Также при тренировке мочевого пузыря рекомендуют: ведение дневника мочеиспусканий; полное опорожнение мочевого пузыря каждые несколько часов в течение суток, за исключением времени сна; соблюдение режима мочеиспускания – при появлении позыва попытаться сдержать его до наступления запланированного для очередного мочеиспускания времени посредством сильного сокращения мышц тазового дна.
Если гиперактивность мочевого пузыря сопровождается у пациента бесконтрольными мочеиспусканиями, то можно назначить специальные медикаменты, способные ослабить эту проблему, но чаще всего к такому типу лечения прибегают только после того, как были безрезультатно испробованы методы тренировки мочевого пузыря и физических упражнений.
Рассмотрим принципы медикаментозной терапии гиперактивного мочевого пузыря.
Главное направление медикаментозной терапии – воздействие на центры мочеиспускания в головном и спинном мозге, а также на мочевой пузырь, уретру, периферические нервы и ганглии.
Среди лекарственных средств, используемых для лечения гиперактивного мочевого пузыря, выделяют четыре группы препаратов: ( 1 ) снижающие эфферентную стимуляцию – М-холинолитики, 1-адреноблокаторы; ( 2 ) повышающие ингибирующий контроль – антидепрессанты; ( 3 ) снижающие чувствительность мочевого пузыря – токсины; ( 4 ) уменьшающие мочеобразование – вазопрессин.
Терапия гиперактивного мочевого пузыря направлена на: ( 1 ) увеличение интервалов между мочеиспусканиями; ( 2 ) снижение интенсивности (исчезновение) императивных позывов; ( 3 ) исчезновение недержания мочи.
Лечение гиперактивного мочевого пузыря по степени возрастания инвазивности включает: упражнения для мочевого пузыря, М-холинолитики, нейромодуляция, ботулинический токсин, миэктомия, аугментация и кишечная пластика мочевого пузыря.
Препараты выбора при лечении гиперактивного мочевого пузыря – м-холинолитики . Среди медикаментозных методов лечения антихолинергические препараты занимают ведущее место в терапии гиперактивоного мочевого пузыря и позволяют получить хороший результат у значительного числа больных.
При гиперактивном мочевом пузыре назначают один из антихолинергических препаратов, которые вызывают уменьшение сократимости детрузора, подавление позывов и уменьшение частоты мочеиспускании:
(1) Оксибутинина гидрохлорид . Более чем за два десятилетия оксибутинин зарекомендовал себя как золотой стандарт терапии ургентного недержания мочи. Высокая эффективность оксибутинина определяется его непосредственным угнетающим действием на гладкую мускулатуру и умеренным антихолинергическим эффектом
В среднем терапевтические хорошо переносимые дозы для оксибутинина гидрохлорида составляют 2,5 мг 2 раза в день. Препаратом, содержащим оксибутинина гидрохлорид является Дриптан (Driptanе). Способ применения и дозы: внутрь по 5 мг 2–3 раза в сутки; детям и пациентам пожилого возраста — по 5 мг 2 раза в сутки.
Противопоказан данный препарат при повышеннаой чувствительности к компонентам препарата, закрытоугольной глаукоме, обструкции желудочно-кишечного тракта, атонии кишечника, расширении ободочной кишки, язвенном колите, миастении, обструктивной уропатии, кровотечении, в период лактации (грудного вскармливания). Препарат не предназначен для детей до 5 лет.
(2) Толтеродин L-тартрат . Толтеродин является первым препаратом из группы антихолинергических препаратов (антимускариновых средств), разработанный специально для лечения гиперактивного мочевого пузыря.
В среднем терапевтические хорошо переносимые дозы для толтеродина L-тартрата составляют 2 мг 2 раза в день. Препаратом, содержащим оксибутинина гидрохлорид является Детрузитол (Detrusitol). Препарат назначают в суточной дозе 4 мг: таблетки, покрытые оболочкой, — по 2 мг 2 раза/сутки, капсулы пролонгированного действия — по 4 мг 1 раз/сутки. Общая доза препарата может быть уменьшена до 2 мг/сутки, основываясь на индивидуальной переносимости препарата.
Противопоказаниями к применению препарата являются: задержка мочеиспускания; неподдающаяся лечению закрытоугольная глаукома; myasthenia gravis; тяжелый язвенный колит; мегаколон; установленная повышенная чувствительность к толтеродину и другим компонентам препарата.
С осторожностью назначают препарат при выраженной обструкции нижних мочевыводящих путей из-за риска задержки мочеиспускания, при повышенном риске снижения перистальтики желудочно-кишечного тракта, при обструктивных заболеваниях желудочно-кишечного тракта (например, стеноз привратника), при почечной или печеночной недостаточности (суточная доза не должна превышать 2 мг), невропатии, грыже пищеводного отверстия диафрагмы, а также детям и подросткам в возрасте до 18 лет.
Исследования, поведенные по сравнению толтеродина и оксибутинина по их эффективности и переносимости, показали что эти лекарственные средства одинаково сильно действуют на мускариновые рецепторы мочевого пузыря. Однако на мускариновые рецепторы околоушных желез толтеродин действует в 8 раз слабее, чем оксибутинин. Также оксибутинин имеет более выраженные побочные эффекты и большинство пациентов не могут из-за этого получать препарат длительно.
Доза препаратов подбирается индивидуально и зависит от выраженности побочных эффектов, главными из которых являются гипосаливация (сухость во рту), тахикардия, сонливость, угнетение секреции эндокринных желез, торможение перистальтики. Введение оксибутинина непосредственно в мочевой пузырь имеет также побочные эффекты (риск инфекции мочевых путей, увеличение объема остаточной мочи).
Согласно рекомендациям ICS (International Continence Society), в настоящее время такой м-холинолитик, как пропантелин, в том числе и атропин не используются при лечении гиперактивного мочевого пузыря из-за большого количества побочных эффектов.
Возможно применение препаратов со смешанным действием спазмолитики + м-холиноблокаторы (дитропан, пропиверин)
Солифенацин (Solifenacin) является специфическим (новым) антагонистом М3-рецепторов с М2-блокирующим эффектом. Препаратом, содержащим солифенацина сукцинат является Везикар (Vesicare), который применяется внутрь (запивая достаточным количеством жидкости, независимо от приема пищи) по 5 мг 1 раз/сутки. При необходимости доза препарата может быть увеличена до 10 мг 1 раз/сутки (выпускается Везикар в таблетках, содержащих по 5 или 10 мг солифенацина).
Противопоказаниями к приему солифенацина является: гиперчувствительность, острая и хроническая задержка мочи, тяжелые заболевания желудочно-кишечного тракта (включая токсический мегаколон), myasthenia gravis, закрытоугольная глаукома, тяжелая печеночная недостаточность, почечная недостаточность тяжелой степени или умеренная печеночная недостаточность при одновременном лечении ингибиторами CYP3A4 (например кетоконазолом), проведение гемодиализа.
В тяжелых случаях антихолинолитические препараты сочетают с препаратами других фармакологических групп. В частности, сообщают об использовании трициклических антидепрессантов, антагонистов ионов кальция, блокаторов a1–адренорецепторов, ингибиторов синтеза простагландинов, аналогов вазопрессина, стимуляторов b-адренорецепторов и препаратов, открывающих калиевые каналы. Однако вследствие малого числа наблюдений точная оценка результатов их применения в лечении гиперактивного мочевого пузыря в настоящее время не представляется возможной. Обычно эти препараты используют в сочетании с антихолинергическими препаратами.
Трициклические антидепрессанты. Сочетанным применением антихолинолитиков с трициклическими антидепрессантами достигается одновременное снижение тонуса детрузора и повышение тонуса сфинктера мочевого пузыря. В нетяжелых случаях эффективным может быть назначение одних антидепрессантов.
Препараты данной группы (амитриптилин, имипрамин) имеют длительную историю применения при гиперактивном мочевом пузыре. Они оказывают центральное и периферическое антихолинергическое действие, альфа-адренергические эффекты и тормозящее влияние на центральную нервную систему, проявляющееся седативным действием. Трициклические антидепрессанты, способствуют повышению емкости мочевого пузыря и снижению сократительной способности, но также имеют побочные эффекты: слабость, тремор, аритмия, сексуальные расстройства.
Установлено, что использование антидепрессантов возможно не у всех больных и применять их нужно с особой осторожностью. К тому же больные должны быть предупреждены о воздействии этих препаратов на центральную нервную и сердечно-сосудистую системы.
Эффекты трициклических антидепрессантов при гиперактивном мочевом пузыре, могут быть опосредованы тормозящим центральным, антимускариновым и местным анестетическим действием.
Антагонисты кальция. Спазмолитический эффект на гладкую мускулатуру антагонистов кальция также используется в комплексной терапии нарушений функций мочевого пузыря, как и центральных миорелаксантов (толперизон, баклофен, тизанидин) – дозы индивидуальны.
По имеющимся данным, систематическая терапия антагонистами кальция не может являться базовой при лечении гиперактивного мочевого пузыря. В настоящее время не существует препаратов, избирательно блокирующих только ионные каналы тканей мочевого пузыря. Но нельзя не учитывать тот факт, что антагонисты кальция способны усиливать действие антимускариновых препаратов при лечении гиперактивного мочевого пузыря.
a-Адреноблокаторы. При преобладающем механизме недостаточности сфинктеров мочевого пузыря наиболее эффективно использование a-адреноблокаторов: альфузозин, доксазозин, тамсулозина гидрохлорид.
Бета-адреномиметики. Использование препаратов этой группы при лечении императивных нарушений мочеиспускания получило в последнее время широкое распространение. При воздействии изопреналина на изолированный мочевой пузырь, отмечается увеличение емкости последнего.
Установлен положительный эффект при использовании для лечения гипративного мочевого пузыря селективного бета2-адреномиметика тербуталина. В одном из исследований кленбутерол в дозе 0,01 мг при приеме 3 раза в день оказал хороший терапевтический эффект у 15 из 20 женщин с императивным недержанием мочи. Несмотря на большое количество данных об использовании бета-адреномиметиков при гиперактивном мочевом пузыре, их эффективность при этом заболевании не подтверждена контролируемыми клиническими исследованиями.
Имеются отдельные сообщения разрозненного характера о применении других лекарственных средств у больных с гиперактивным мочевым пузырем.
В последнее время сообщают об успешном применении в лечении больных с гиперактивным мочевым пузырем капсаицина и ресиниферотоксина. Эти вещества в виде раствора вводят в мочевой пузырь. Капсаицин и ресиниферотоксин являются препаратами со специфическим механизмом действия, который заключается в обратимом блокировании ванилоидных рецепторов афферентных С-волокон мочевого пузыря. Эти препараты сегодня используют главным образом у больных с нейрогенной детрузорной гиперактивностью при отсутствии эффекта от традиционных лекарственных средств.
Ботулинический токсин. В настоящее время большое внимание в лечении гиперактивного мочевого пузыря уделяется внутрипузырному введению ботулинического токсина типа А, механизм действия которого основан на пресинаптической блокаде высвобождения ацетилхолина и последующей нормализации мышечного тонуса детрузора. Внутрипузырные инъекции препаратов токсина ботулизма особенно показаны пациенткам с устойчивой к терапии антихолинергическими препаратами формой гиперактивного мочевого пузыря.
В лечении гиперактивного мочевого пузыря возможно проведение электрической стимуляции афферентных волокон соматического отдела периферической нервной системы слабым электрическим током. При этом наблюдается снижение чувствительности мочевого пузыря и увеличение его функциональной емкости. Наиболее эффективными являются электростимуляция тибиального нерва и сакральная электростимуляция.
Среди методов электростимуляции особого интереса заслуживает стимуляция анального сфинктера. Метод достаточно эффективен и прост в техническом исполнении. Противопоказанием для проведения этого метода являются заболевания прямой кишки (трещины, полип, геморрой, инфекционные заболевания и др.). У женщин достаточно широко используется интравагинальный метод электростимуляции. Внутриуретральная электростимуляция применяется с конца прошлого века.
Одним из новых методов лечения недержания мочи, и в частности императивного типа, является система экстракорпоральной магнитной стимуляции нервно-мышечного аппарата тазового дна и органов малого таза. Данный физиотерапевтический метод стимулирует сокращения мышц тазового дна и улучшает кровоснабжение органов малого таза.
К оперативным методам относят денервацию мочевого пузыря (основная задача – снижение детрузорной гиперактивности), кишечную пластику мочевого пузыря (создание резервуара с низким давлением, что позволяет снизить внутрипузырное давление при непроизвольном сокращении детрузора и предотвратить ургентное мочеиспускание). Прибегать к ним следует только после длительного медикаментозного лечения в сочетании с электростимуляцией (оперативное лечение при императивном недержании мочи применяется редко и является терапией резерва для больных с устойчивыми к другим методам лечения формами гиперактивного мочевого пузыря). Только в этом случае комплексное лечение будет эффективным.
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой лини
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой линией которого специалисты единодушно считают поведенческую терапию [1].
Применение поведенческой терапии при ГМП основано на предположении, что это состояние вызвано утратой выработанного в детстве контроля коры головного мозга над мочеиспускательным рефлексом или наличием патологически сформированного рефлекса. Известно, что больше половины пациенток с ГМП имеют выраженные психические и социальные проблемы, а у 20% из них гиперактивность связана именно с неправильной моделью мочеиспускания. Чтобы восстановить этот контроль, устанавливают определенный ритм мочеиспусканий и постепенно увеличивают интервалы между ними. Перед началом лечения пациентке объясняют, что в норме диурез составляет 1500–2500 мл/сут, средний объем мочеиспускания — 250 мл, функциональная емкость мочевого пузыря — 400–600 мл, допустимое количество мочеиспусканий — в среднем 7–8 раз в сутки. Если этот объем превышает норму, необходимо научить пациентку избегать употребления жидкости без необходимости: пить только во время приема пищи, отказаться от кофе и чая, особенно вечером, ограничить употребление острой пищи и соли, которые вызывают жажду. Исключением являются пациентки, принимающие диуретики. Важно обосновать и необходимость отказа от «вредных» привычек: мочиться «на всякий случай», перед едой или выходом из дома. Целью тренировки мочевого пузыря является постепенное удлинение интервалов между мочеиспусканиями (в начале лечения интервалы между мочеиспусканиями должны быть короткими, например 1 ч, постепенно их доводят до 2,5–3 ч) и увеличение функциональной емкости мочевого пузыря. Таким образом, больная «приучает» свой мочевой пузырь опорожняться только произвольно. Ночью больной разрешается мочиться только в том случае, когда она просыпается из-за позыва на мочеиспускание.
Основным инструментом при таком методе лечения является дневник регистрации мочеиспусканий, в котором должны быть отмечены не только объем выделенной мочи и время мочеиспускания, но и эпизоды недержания мочи (НМ) и смена прокладок. Дневник в обязательном порядке должен изучаться и обсуждаться с врачом на плановых регулярных осмотрах.
Поведенческая терапия особенно эффективна при идиопатической гиперактивности детрузора. Прогноз, безусловно, определяется тем, насколько точно больная следует рекомендациям врача. Высокая эффективность лечения ГМП отмечается при сочетании тренировки мочевого пузыря и медикаментозной терапии.
Упражнения для укрепления мышц тазового дна имеют большое значение не только при стрессовом НМ, когда с их помощью может быть увеличено уретральное давление. Клиническое применение упражнений при ГМП основано на эффекте рефлекторного торможения сокращений детрузора при произвольных и достаточных по силе сокращениях мышц тазового дна [2].
Система выполнения упражнений Кегеля включает поочередное сокращение и расслабление мышц, поднимающих задний проход. Упражнения выполняются 3 раза в сутки. Длительность сокращений постепенно увеличивают: от 1–2 с, 5 с, 10–15 с и от 30 с до 2 мин. Иногда для контроля правильности выполнения упражнений используют перинеометр. Он состоит из баллончика, соединенного с манометром. Больная вводит баллончик во влагалище и определяет силу мышечных сокращений во время упражнений по манометру. «Функциональные» упражнения в дальнейшем предполагают их выполнение не только в позиции релаксации, но и в ситуациях, провоцирующих НМ: при чихании, вставании, прыжках, беге. Несмотря на простоту и широкую известность, упражнения Кегеля в настоящее время применяют редко. Иногда врач советует больной по нескольку раз в день прерывать и возобновлять мочеиспускание. Однако такие упражнения не только устраняют НМ, но и приводят к нарушениям мочеиспускания.
Основное условие эффективности терапии — регулярное выполнение упражнений и врачебный контроль с постоянным наблюдением и обсуждением результатов.
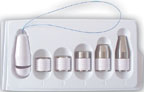 |
| Рисунок 1. Влагалищные конусы |
Пациенткам, которые не могут идентифицировать необходимые группы мышц, вследствие чего оказываются не в состоянии корректно выполнять упражнения, рекомендуется использовать специальные устройства: влагалищные конусы, баллоны и др. (рис. 1). Конусы имеют одинаковый размер и разную массу (от 20 до 100 г). Больная вводит конус наименьшей массы во влагалище и удерживает его в течение 15 мин. Затем используют более тяжелые конусы [3].
По данным различных исследователей, количество пациенток, не способных сокращать m. pubococcygeus, достигает 40% [4]. Это послужило одной из причин широкого использования метода биологической обратной связи (БОС), целью которого является обучение навыкам сокращения специфических групп мышц и обеспечение обратной связи с пациенткой. Эффективность методики обусловлена активной ролью пациенток в процессе лечения путем вовлечения зрительного (картинки, фильмы, анимация) или слухового (голосовая поддержка) анализаторов. Осуществление обратной связи может проводиться моно- и мультиканально путем регистрации активности тазового дна, абдоминального и детрузорного давлений.
 |
| Рисунок 2. Видео-компьютерный комплекс |
Нами накоплен опыт проведения тренировки мышц тазового дна (ТМТД) в режиме БОС на видео-компьютерном комплексе «УРОПРОКТОКОР» (рис. 2), представляющем собой стационарный прибор, оснащенный периферийным оборудованием, необходимым для лечения расстройств функций тазового дна, и обладающий возможностями мотивационного подкрепления.
Технология использования прибора заключается во введении во влагалище специального датчика, измеряющего электромиограмму (ЭМГ) окружающих мышц, который выполнен из фарфора с золотым напылением. Его можно использовать многократно после предварительной стерилизации. ЭМГ-сигнал анализируется компьютером, который производит построение графиков на экране монитора, информируя пациентку о том, как работают мышцы промежности. Пациентка периодически напрягает и расслабляет мышцы тазового дна («втягивание» ануса) по командам прибора. При этом размеры кривых на мониторе увеличиваются и достигают индивидуально установленного порога. Для максимальной эффективности процедуры используют технологию мотивационного подкрепления: каждое правильно выполненное упражнение сопровождается показом фильма, слайдов и т. п. При некачественном выполнении задания все поощряющие факторы минимизируются, что стимулирует пациентку к более активной работе мышц. Курс лечения состоит из 15–20 получасовых сеансов.

Тема – гиперактивный мочевой пузырь у женщин лечение очень востребована тем, кто этой проблемой страдает.
Ясно, что очень велико влияние на качество жизни женщин: разрушаются семьи, рушатся социальные связи, страдает работа и ее исполнение.
Гиперактивный мочевой пузырь у женщин лечение, причины, симптомы, диагностика:
Сокращенно это заболевание называют (ГАМП) – гиперактивный мочевой пузырь или дизурия. Не всегда при этой болезни обнаруживают инфекцию мочевыводящих путей.
Это не болезнь – синдром с недержанием мочи или без нее с сопровождением ургентностью, нактурией, плюс учащенное мочеиспускание.
Это может наблюдаться при наличии в мочевом пузыре камней, его опухоли. Страдают от 16 до 17% живущих на земле мужчин и женщин.
Становится проблемой просто выйти на улицу, а не только сходить в кино или театр. Женщина продолжает страдать, но, к врачу не торопится по причине своей стыдливости.
Многие считают, что так и должно быть – старость. Начинают мочиться непроизвольно с большим количеством мочи. Это невозможно прервать.
Не могут поверить, что в медицине имеются прекрасные методы лечения этой проблемы. Попали на прием к врачу, и получили неэффективную терапию, махнули на себя рукой.
Всегда обращайтесь к урологу и обязательно к гинекологу.
Симптомы:
- Больную женщину постоянно мучают просто непреодолимое желание мочиться, появляется абсолютно внезапно и трудно — сдерживаемое.
- Тянет часто помочиться в туалет днем (больше восьми раз / сутки). Норма 5-7 раз.
- Невозможность добежать до унитаза.
- Моментальная реакция на звук текущей воды.
- Ночью женщина ходит в туалет более 1 раза. Норма — спать без походов в туалет.
- Раздражает постоянное ношение прокладок, пеленок, специального белья для ночного сна, чтобы не промокало.
- Вынужденное ношение одежды темных оттенков для маскировки следов мочи.
- Постоянное ограничение физической активности или даже малой нагрузки.

- Депрессия , замкнутость, апатия.
- Потеря самоуважения и комплексы.
- Постоянный страх помочиться на людном месте.
- Происходит недержание мочи вследствие ургентного позыва на мочеиспускание (т.е. захотелось в туалет, а удержать не может).
- Чем старше женщина, тем чаще этот синдром у нее обнаруживается.
- Мочится женщина по 100 мл и меньше в 79,5 % случаев.
При сдаче анализов, очень часто моча у женщин абсолютно нормальна. Очень часто лечат от хронического цистита антибиотиками, антисептиками, которые здесь ничем не помогут.
Отличие цистита от ГАМП (при этом синдроме никогда не бывает боли).
Синдром ГАМП нарушение мочеиспускания:
- Поллакиурия – посещение туалета больше 8 раз.
- Нактурия – поход помочиться ночью в туалет больше двух раз.
- Ургентность – внезапное желание мочиться, причем непреодолимое и немедленное желание. Другое выражение – императивные позывы к мочеиспусканию.
- Ургентное недержание мочи.
Встречаются при разных сочетаниях одновременно, могут быть выражены по — разному.
Причины:

- Возраст — главная причина.
- Гормональный фон – климакс, миома матки , эндометриоз, после родов. Хроническое воспаление придатков.
- Опухоль кишечника.
- Рассеянный склероз или болезнь Паркинсона.
- Уже распространенная болезнь Альцгеймера, любые повреждения спинного мозга, после перенесенного инсульта.
- После операций на женских половых органах (гистерэктомии – удаление матки).
- Опущение стенок влагалища .
- Камни в мочевом пузыре, паховая грыжа.
- Эктопия наружного отверстия уретры у входа во влагалище.
- Анатомические: выраженный пролапс гениталий по причине нарушенных взаимосвязей с мочевым пузырем.
- Наследственность – имеет роль и передача недуга по генетике.
- Воспаления: при рецидивирующем цистите имеется большой риск провокаций развития симптомов ГАМП. Язва мочевого пузыря или его воспаление. Туберкулезный процесс мочевого пузыря, возможно даже рак.
- Нейрогенные: поражение нервной системы могут приводить к симптомам ГАМП. Обычно эти моменты обязательно присутствуют при данном заболевании больше или меньше.
- Обычно: первые десять лет климакса у женщин стрессовое недержание мочи.
- Затем, чем больше эстрогеновый дефицит, тем чаще развивается синдром ГАМП.
Диагностика:

- Опрос и осмотр врача.
- Ведение дневника похода в туалет.
- Анализы мочи и крови (исключение или подтверждение инфекции самих мочеполовых путей).
- УЗИ мочеполовых органов (обязательное определение остаточной мочи). Обследование проводится для исключения серьезных болезней мочеполовой системы.
- Урофлоуметрия (акт мочеиспускания).
Лечение:

- Синдром лечат медикаментозно – главное.
- Обязательно тренировка известных мышц тазового дна — распространенного упражнения (Кегеля).
- Упражнения для слабых мышц таза.
- Физиолечение: электрическая стимуляция.
- Хирургия – редко для тяжелых больных.
- Ботулотоксин при непереносимости консервативного лечения больного.
Таблетки:
М-холиноблокаторы – основное лечение заболевания.
- Дриптан (оксибутинин) – выпускается в таблетках 5 мг. Лечение: по 5 мг х 3 раза/день. Доза подбирается врачом. Плохо переносится больными по причине многих побочных эффектов, не предназначен для длительного лечения.
- Спазмекс (троспиум) – выпускают таблетки по 5 или 15 мг. Лечатся дозой – 10-20 мг по 2-3 раза/день. Дозы
- подбирает врач. Пожилым женщинам доза по 5 мг с таким же графиком приема.
- Детрузитол (толтеродин) – Капсулы по 4 мг, таблетки по 2 мг. Лечатся дозой по 2 мг/2 раза день. Капсулы по 4 мг один раз.
- Специально для синдрома гиперактивного мочевого пузыря.
- Везикар (солифенацин) — таблетки в дозе 5 мг. Лечение начинают с 5 мг/сутки один раз. Лекарство создано специально для такой болезни. Принимать не меньше трех месяцев.
Другие препараты:
- Антидепрессанты трициклического ряда.
- Антагонисты гамма-аминомасляной кислоты.
- Блокаторы кальциевых каналов.
- Бета-андреноблокаторы.
- Бета-адреномиметики.
- Альфа- андреноблокаторы.
- Альфа-андреномиметики.
- Ингибиторы синтеза простагландинов.
- Ингибиторы ванилоидных рецепторов.
- Блокаторы опиоидных рецепторов.
- Блокаторы пуринергических рецепторов.
- Аналоги вазопрессина.
- Спазмолитики.
- Эстрогены для возрастной группы женщин. Назначают кремы, свечи с эстрогеном и очень помогает при проблемах мочеиспускания.
- Тахикинины.
- Ботулотоксин.
Начинают с М-холиноблокаторов, пока самому эффективному лечению на сегодняшний день. Затем по показаниям добавляют дополнительное лечение.
Рекомендации:

- Положительный эффект показывает укрепление мышц таза и специальное упражнение Кегеля.
- Кушайте отруби, клетчатку, помогающие работе мочевого пузыря.
- Употребляйте клюкву поможет защитить слизистую пузыря и не даст образоваться камням.
- Поможет облепиха в рационе наладить сократительную работу мочевого пузыря.
Исключите:
- Острое в питании.
- Кофе или продукты, имеющие в составе кофеин по причине их раздражающего действия.
- Все газированные напитки.
- Соленые продукты.
Лечению народными методами и средствами данный синдром не поддается.
Остается, отбросить все смущение и стеснение и сходить к докторам, чтобы вопрос, что такое гиперактивный мочевой пузырь у женщин лечение больше вас не тревожил.



